在美国,患有糖尿病的少数民族患者的肾脏疾病发病率高于患有糖尿病的白人。来源:加里·弗里德曼/洛杉矶时报通过盖蒂
肾病学家C.埃琳娜·塞万提斯经常在她的慢性肾病(CKD)患者中遇到种族和经济差异。马里兰州巴尔的摩市约翰霍普金斯医学院的塞万提斯说,他们中的大多数是黑人或西班牙裔。他们生活在贫穷、医疗服务不足的社区,患有2型糖尿病——CKD的最大风险因素。塞万提斯来自厄瓜多尔,她说,她在拉丁美洲当医科学生时,见过的肾病患者都有类似的情况。塞万提斯说:“他们也很穷,经常推迟治疗,直到他们觉得自己无法继续工作为止。”“当我们诊断他们时,他们通常需要透析。”
大约80%的糖尿病患者和全球5亿CKD患者中的75%居住在低收入和中等收入国家(LMICs)。根据一项研究,在美国,患有糖尿病的黑人、西班牙裔、美国印第安人、阿拉斯加原住民和太平洋岛民的CKD发病率明显高于白人1(见“不成比例的危机”)。“慢性肾病是糖尿病最严重、最常见的并发症,”该研究的主要作者、西雅图华盛顿大学的肾病学家凯瑟琳·塔特尔(Katherine Tuttle)说。她补充说,随着全球糖尿病病例的增加,一些群体中CKD的增加标志着一种令人担忧的趋势。
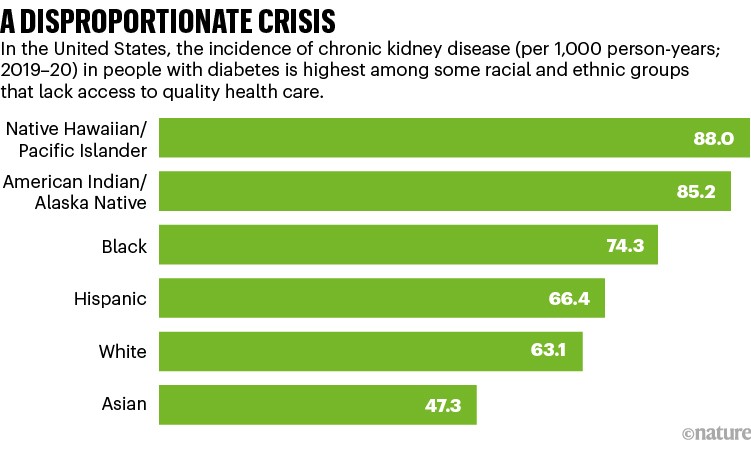
来源:参考文献1
糖尿病通过一种隐蔽的途径导致CKD,通常在其早期阶段未被发现。肾脏已经进化到将废物排入尿液,同时将必需的蛋白质、矿物质和电解质返回到血液中。但糖尿病患者的高血糖水平会损害肾脏的功能单位,即肾元。每个肾脏大约含有150万个肾元,当这些结构被糖尿病破坏时,CKD就会发生。疾病开始时是无症状的——大多数糖尿病患者直到出现疲劳、肿胀和痉挛才意识到自己患有肾病——这些症状通常会导致晚期诊断。同时,CKD增加了致命并发症的风险,除了肾衰竭,还包括感染、肺炎和败血症。到CKD达到第三阶段——中度肾损害——“死亡率与其他公认的可能致命的疾病相当,如许多常见类型的癌症,”塔特尔说。
早期检测
科学家们现在正在努力减轻糖尿病相关CKD的全球负担,这一目标首先取决于早期发现这种疾病,那时的治疗可以更有效地减缓其进展。但在低收入环境中,CKD的早期筛查并不常见。1型糖尿病多发于儿童和青少年,未经治疗通常会在2 - 5年内发展为肾脏疾病,此后应每年评估肾功能。2型糖尿病通常在晚年发病,通常伴有血糖控制不佳和高血压。临床指南建议对已诊断为2型糖尿病的人立即进行CKD筛查。塞万提斯和她的合著者报告说2然而,在中低收入国家中,肾功能筛查的晚期转诊使许多糖尿病患者容易发生终末期肾病(ESKD)。
自然展望的一部分:慢性肾脏疾病
在早期CKD检测的各种障碍中,作者提到了糖尿病患者和医生对肾脏疾病的认识不足,筛查成本高,实验室设施稀缺。为了避免肾脏疾病,糖尿病患者需要将血糖维持在健康水平。然而,塞万提斯说,在中低收入国家,只有30%的糖尿病患者接受了治疗,部分原因是二甲双胍和胰岛素等标准治疗的费用超出了许多人的承受能力。用于治疗高血压的药物也是如此,高血压是CKD的第二大原因。“这令人震惊,”塞万提斯说。糖尿病和高血压必须得到治疗,以防止糖尿病肾病患者的肾功能衰竭。然而,塞万提斯说,这些基本的潜在风险因素“对大多数人来说都没有得到解决”。
即使在富裕国家,糖尿病在低收入人群中导致肾脏疾病的可能性也比富裕人群大得多。根据塔特尔和她同事的另一项研究,在美国,只有不到一半的糖尿病患者接受了常规的肾脏疾病筛查和监测3..作者说,主要障碍是治疗CKD的复杂性和时间限制。常用的药物,包括血管紧张素转换酶(ACE)抑制剂,血管紧张素受体阻滞剂(arb)和矿物皮质激素受体拮抗剂,需要加强剂量监测,以限制血钾水平升高的风险。
医生可能不愿意开这些药,人们也可能不愿意服用。解决这些细节问题可能需要多次去诊所。高昂的自付费用和低报销率进一步阻碍了治疗,特别是对那些没有足够医疗保险支付费用的人来说。塔特尔和她的合著者呼吁缩小获得药物的差距;不仅是钠-葡萄糖共转运体-2 (SGLT2)抑制剂等新药(每月成本在320美元至580美元之间),而且还有ACE抑制剂和arb等更标准的疗法,这些药物在低收入人群中的使用也很低。
优质护理带来更好的结果
塔特尔说,当来自不同人群的人有平等的机会获得高质量的糖尿病治疗时,肾脏功能结果的差异开始消失。她引用了阿拉斯加原住民和美国印第安人群体接受美国印第安人健康服务(IHS)治疗糖尿病的ESKD率大幅下降的例子。1996年,这些人群的ESKD发病率几乎是白人糖尿病患者的5倍。到2013年,这一比例下降了54%4.安德鲁·纳尔瓦(Andrew Narva)是华盛顿特区IHS肾脏疾病项目的肾脏学家和首席顾问,他将这种成功归因于他所说的基于社区的护理的跨学科方法。基本策略包括常规CKD筛查,扩大对血糖和血压控制的关注,以及在必要时使用ACE抑制剂和arb。纳尔瓦说:“这实际上是关于有效和可持续地成功实施相对简单的干预措施。”
研究还表明,在临床试验中治疗糖尿病时,白人和少数民族群体的肾功能结果相似。例如,控制糖尿病心血管风险的行动(ACCORD)临床试验测试了糖尿病黑人和白人患者的血糖和血压控制药物。一个分析5伊利诺斯州芝加哥市西北大学范伯格医学院的肾病学家Tamara Isakova和她的同事对试验结果进行了分析,结果表明黑人最终比白人的CKD发病率低。对于Isakova来说,结论是明确的:对黑人和白人使用相同的干预措施,可以“预防我们在社区中看到的一些CKD差异”。

更多信息来自《自然展望》
但是马里兰州贝塞斯达国家糖尿病、消化和肾脏疾病研究所的流行病学家珍娜·诺顿(Jenna Norton)认为,要完全解决CKD中的种族和民族差异,研究人员还应该首先研究导致患病率上升的上游社会决定因素。诺顿说,生活在低收入地区的人们通常很难获得医疗服务,而且粮食不安全。“如果你不得不坐公交车去杂货店,那么这就影响了你为自己和家人保持健康饮食的能力。”
家庭医生、明尼苏达齐佩瓦部落成员安·布洛克(Ann Bullock)于2021年从IHS退休,她认为,母亲营养不良也可能使儿童在以后的生活中容易患上糖尿病和慢性肾病。她说,高脂肪和高碳水化合物的饮食,以及怀孕期间母亲的压力,会改变孩子的代谢状况,导致肾元和分泌胰岛素的β细胞数量减少。布洛克说:“贫困在印第安人保留地很普遍。“当你无法再获得过去拥有的健康食品时,这就为代代相传的慢性疾病带来了完美风暴。”IHS的糖尿病项目致力于改善保留地居民的营养状况,部分方法是为社区菜园提供赠款。
CKD的根本原因研究面临着严峻的挑战。加州大学旧金山分校(University of California, San Francisco)的肾病学家朱智(Chi Chu)说:“每个人都会同意,社会因素是整体健康的主要因素。”“问题是它们没有很好地在人群中衡量。所以,很难说改变一个特定的决定因素就能改善结果。”尽管如此,Chu补充说,鉴于社会因素如何影响糖尿病和肾脏疾病的流行,仅限于改善医疗保健服务的努力“可能不足以消除差距”。
与此同时,在约翰霍普金斯大学,塞万提斯继续努力解决治疗少数民族人口的问题。她说,尽管她的病人应该接受最新的药物,如SGLT2抑制剂,这些药物比标准药物产生更好的结果,但成本是一个持续的问题,频繁监测并发症的挑战也是如此。与她在医学院看病的人类似,她的大多数病人都被诊断为晚期疾病,这更难管理,临床医生往往不愿开始使用现有最好的药物进行治疗。她说:“我们没有尽早建立护理。”“尽管所有的新试验都显示了新药物的益处,但仍有改进的空间。”

 研究人员研究慢性肾脏疾病
研究人员研究慢性肾脏疾病 SGLT2抑制剂为肾脏疾病治疗注入了活力
SGLT2抑制剂为肾脏疾病治疗注入了活力 停止拒绝非公民的肾脏移植
停止拒绝非公民的肾脏移植 追求透析股权
追求透析股权 类器官如何促进对慢性肾脏疾病的认识
类器官如何促进对慢性肾脏疾病的认识 植入式人工肾脏能否终结透析的需要?
植入式人工肾脏能否终结透析的需要? 基因革命改变了肾脏疾病
基因革命改变了肾脏疾病 慢性肾脏疾病:研究要点
慢性肾脏疾病:研究要点