摘要
远处转移的非小细胞肺癌(NSCLC)患者预后较差。为了确定原发肿瘤的哪些基因组因子与转移相关,我们分析了最初诊断为I-III期NSCLC的759名患者的数据,这是AACR GENIE生物制药合作联盟的一部分。我们发现TP53突变与新的远处转移的发生显著相关。TP53基因突变在有吸烟史的患者中也更为普遍,这表明这些患者发生远处转移的风险可能更高。我们的结果提示对早期NSCLC患者的最佳管理的进一步研究TP53诊断时的突变是有根据的,因为它们发展为新的远处转移的可能性更高。
简介
非小细胞肺癌(NSCLC)的远处转移与初次诊断后5年生存率低(仅6%)相关1.约50%的患者在诊断时出现远处转移(即IV期)。2约34%被诊断为I-II期疾病的患者在诊断后5年发生转移3..虽然一些研究表明,特定的突变(如在表皮生长因子受体)会增加远处转移的风险4其他结果表明,这些突变不显著影响转移的发展5.为了进一步研究这个问题,我们对759例接受原发肿瘤靶向测序的I-III期NSCLC患者进行了回顾性分析,这是AACR项目GENIE BPC NSCLC v2.1-consortium数据集的一部分6以确定非小细胞肺癌中常见的特定突变和拷贝数改变是否与远处转移有关。
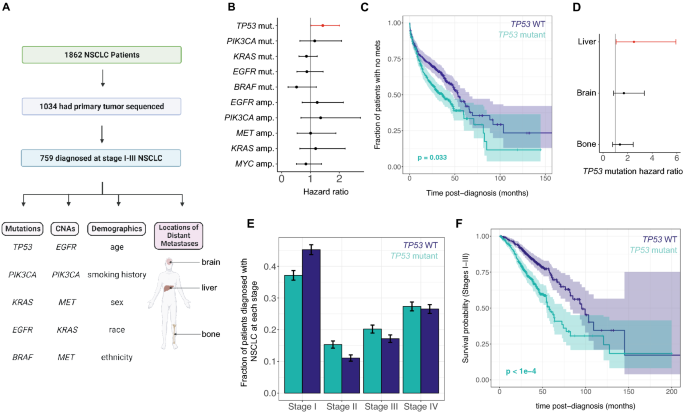
我们使用多变量Cox比例风险模型来量化原发肿瘤中常见的基因组改变与局部或局部晚期疾病(I-IIIB期;无花果。1A、补充表1、方法)。我们调查了非小细胞肺癌中5种最常见突变基因的非同义突变之间的关联(Tp53, kras, egfr, braf, pik3ca)和5个最常见扩增基因的拷贝数变化(Egfr, pik3ca, met, kras, fgfr1)和发生转移的可能性。我们发现TP53突变与诊断后向任何远处转移的发生率显著增加相关(图。1B, C;Hr = 1.43, Hr 95% ci 1.09-2.90,p= 0.033, Wald 's Test with Benjamini-Hochberg (BH) adjustment for multiple hypothesis testing)。
TP53突变与早期NSCLC诊断后远处转移的发展显著相关。(一个)研究设计概述。(B) Cox回归分析各突变和拷贝数变化的风险比,结果显著(α = 0.05)用红色表示。误差条是bonferroni调整的95%置信区间。(C) Kaplan-Meier曲线显示早期疾病患者首次远处转移的时间,按TP53原发肿瘤的突变状态。误差条为95%置信区间。(D的Cox回归风险比TP53突变转移到个别部位,显著结果(α = 0.05)为红色。误差条是bonferroni调整的95%置信区间。(E)每个阶段诊断的患者比例,按TP53突变状态。误差条表示95%置信区间。(F) Kaplan-Meier曲线显示总体生存概率按TP53突变状态,用于诊断为I-III期疾病的患者。误差条为95%置信区间。所有面板的颜色表示原发肿瘤TP53突变状态(深蓝色:突变型,蓝绿色:野生型)。在所有的Cox回归中,我们将年龄、性别、种族、民族、吸烟史、诊断阶段和10个总突变/拷贝数改变作为协变量(方法).
我们还研究了这些突变与CNAs和转移到特定远处部位的发展之间的联系(图。1D)并发现TP53突变与肝脏转移率显著增加相关(HR = 2.51, HR 95% CI 1.07-5.93, bh调整p= 0.026, Wald’s Test)。然而,没有观察到任何基因组改变与脑或骨转移率之间的显著联系(补充图。1).我们发现TP53突变状态与诊断时的NSCLC分期无显著相关性(p= 0.21, χ2测试)(图1E),但与被诊断为I-III期NSCLC患者总生存率降低显著相关(图。1F和补充图。2;Hr = 1.97, Hr 95% ci 1.45-2.66,p< 1e-04, Wald’s test)。
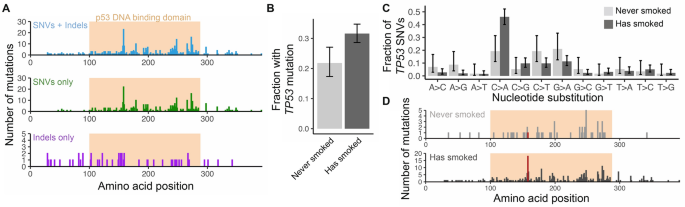
考虑到的预后意义TP53在非小细胞肺癌中,我们分析了突变的位置和身份TP53在对1034例I-IV期疾病患者的扩大队列研究中发现的原发肿瘤突变(方法)。TP53癌症突变之前已经被证明主要发生在DNA结合区域7,8这表明这些突变可能会损害蛋白质的功能。在我们队列中有非同义点突变或内嵌的331例患者中TP53285例的突变定位在p53 DNA结合域内,其中大多数为单核苷酸取代(图1)。2A).然而,拼接位点或移码插入或删除(n = 52个突变)在整个编码序列中更均匀地分布,可能是因为这些突变对蛋白质功能的影响更大,而不考虑其位置。
我们还发现TP53有吸烟史的患者基因突变丰富(p= 0.0023, χ2测试;优势比1.66;无花果。2B).单核苷酸取代TP53吸烟者的碱基取代模式与非吸烟者有显著不同,吸烟者的C > a取代率更高(图1)。2C).这种模式与肺癌和喉癌中与吸烟相关的突变特征相似9.活跃在吸烟者和不吸烟者体内的不同突变过程显示了其频率的差异TP53突变10.我们发现,吸烟者中最常见的点突变(R158L)在不吸烟者中不常见(吸烟者中14/256点突变,而不吸烟者中0/57点突变),尽管这种差异并不显著(p= 0.15, χ2测试;无花果。2D).这种突变之前已经被证明在肺癌中更普遍10并与细胞运动和药物敏感性的变化有关在体外11.综上所述,有吸烟史的非小细胞肺癌患者的基因突变更为频繁TP53这可能与吸烟相关的突变过程有关。我们的Cox建模结果(图。1)表明这种情况有所增加TP53突变负担与诊断后发生远处转移的风险增加有关。
我们的工作有几个局限性。首先,由于我们的研究回顾性检查了基因组改变对患者预后的影响,治疗的差异或与特定突变相关的其他因素(例如,对患有表皮生长因子受体突变)使得分离某些基因组变化的影响变得困难。此外,我们的研究容易受到选择偏差和信息性队列输入的影响12,13因为它只包括接受了原发肿瘤基因组测序的患者,而这种测序更有可能在后来出现复发或进展性疾病的患者中进行。
总之,我们发现TP53在诊断为I-III期疾病的NSCLC患者中,突变与远处复发相关。我们的研究结果表明TP53在所有早期NSCLC的前瞻性辅助试验中,应定期跟踪突变状态,以便更好地了解这种频繁突变的影响。而先前的临床试验表明,以顺铂为基础的辅助治疗方案并不能提高早期乳腺癌患者的生存率TP53-突变型NSCLC与TP53-野生型疾病14,15,其他疗法(如免疫疗法)可以为这一人群提供生存优势16.考虑到这一人群有可能发生远处复发,进一步的研究是针对糖尿病患者的最佳治疗策略TP53-突变NSCLC是有根据的。
方法
参与者资格和选择
作为AACR GENIE项目(BPC NSCLC 2.1版本)的一部分,收集了1862例NSCLC患者的临床和基因组数据(图1)。1一个;补充表1).访问数据的权限由AACR GENIE生物制药联盟出版委员会授予。检索前对所有患者数据进行匿名处理。Dana-Farber/哈佛癌症中心机构审查委员会认为,鉴于该研究使用了先前收集的、已识别的数据集,因此不构成人体受试者研究。所有研究都是根据《赫尔辛基宣言》进行的。BPC数据集中收集了2014年1月1日至2017年12月31日期间在Dana-Farber癌症研究所、Memorial Sloan-Kettering癌症中心或Vanderbilt-Ingram癌症中心或2014年1月1日至2015年12月31日期间在Margaret公主癌症中心(多伦多)接受原发性肿瘤靶向基因组测序和/或转移活检的任何阶段NSCLC诊断患者的数据。此外,BPC研究只包括测序时年龄在18至89岁之间的患者,并在测序后随访至少两年(或直到死亡)。对于在研究基础上进行肿瘤测序的患者,获得了使用基因组和临床数据的知情同意;对于那些在临床护理标准基础上进行测序的患者,数据是在各自机构放弃知情同意的情况下收集的。本研究仅纳入至少一个原发肿瘤样本测序的患者,所有分析仅使用原发肿瘤测序数据。 American Joint Committee on Cancer (AJCC) TNM tumor stage was determined in accordance with current guidelines at the time of diagnosis (AJCC guidelines version 6 or 7). Only patients with stage I-III disease at diagnosis were used for Cox proportional hazards modeling to study the association between primary tumor genomics, distant metastasis, and survival, while all patients (including patients with stage IV disease) were used to study the pattern of mutations that occur in theTP53非小细胞肺癌基因。
临床和基因组数据收集
使用机构特异性临床下一代测序板对原发肿瘤样本进行靶向测序。AACR GENIE项目使用的肿瘤测序面板和变种呼叫管道如前所述6.
影像记录和医学肿瘤学家的笔记根据PRISSMM框架进行策划17确定每个病人在何时何地发生转移。检查每一份放射科医生的报告,以确定是否存在癌症以及肿瘤在哪个解剖部位被发现。这些记录用于确定从原发肿瘤诊断到在每个远处部位首次观察到疾病的时间长度。第一次远处转移的时间定义为确诊后患者出现胸外淋巴结或器官转移,或纵隔、心脏或胸膜转移的最早时间。在原发肿瘤基因组学与远处转移的相关性分析中,没有患者在诊断时发生远处转移。
新的远处转移的时间统计分析
我们使用多变量Cox比例风险模型来测试先天定义的静态协变量是否与I-III期NSCLC患者诊断后新的远处转移的发生显著相关。每个模型中包括6个人口统计学和临床协变量:诊断时的年龄、吸烟史(当前或以前吸烟vs.从不吸烟)、性别、种族、民族和诊断时的阶段(I、II或III)。我们还使用5个基因的原发肿瘤SNV/indel信息(Tp53, kras, egfr, braf, pik3ca)和5个基因的拷贝数改变数据(Egfr, pik3ca, met, kras, fgfr1).突变中,只考虑了非同义点突变、移码突变和剪接位点突变。
使用R生存包3.2版中的coph函数拟合了首次远处转移时间和骨、脑和肝转移时间的多变量Cox比例风险模型18在死亡或最后一次与患者接触之日进行权利审查,以便通过分析远处转移的原因特异性危险来解决死亡的竞争风险。瓦尔德测试p-对每个转移位点检测的所有突变/CNAs的每个协变量的值进行汇总,并根据多个假设进行了调整19,20.使用Benjamini-Hochberg方法,协变量与调整p-value < 0.05被认为显著。使用Bonferroni方法调整风险比的置信区间进行多次比较。
TP53突变对NSCLC患者生存期影响的统计分析
在观察到突变后TP53是否与远处转移风险增加相关,多变量Cox比例风险模型用于衡量原发肿瘤与肿瘤之间是否存在相关性TP53突变状态与诊断为I-III期NSCLC后的总生存率相关。该模型结合了转移时间模型中使用的人口学、临床和基因组协变量(年龄、性别、种族、民族、吸烟史、诊断阶段和10个突变/拷贝数改变变量)。风险集调整21没有进行,因为之前在临床基因组数据集中已经证明了有信息的队列条目12,13,在信息输入的情况下,风险集调整仍可能产生有偏见的结果。因为这个分析是专门用来评估TP53突变对患者生存的影响,没有对多个假设进行校正。
数据可用性
AACR项目GENIE BPC NSCLC队列的基因组和临床数据可在以下网站公开获取http://www.synapse.org/bpc.
参考文献
SEER癌症统计回顾,1975-2016。
陈文伟。et al。SEER登记的肺癌分期和临床/预后因素分析:AJCC分期和协同分期数据收集系统。癌症120, 3781-3792(2014)。
c.r凯尔西。et al。早期肺癌手术后局部复发。癌症115, 5218-5227(2009)。
Galvez C。et al。EGFR突变在预测早期和局部晚期肺腺癌最终治疗后复发中的作用。Oncotarget11, 1953-1960(2020)。
麦荣辉。et al。局部晚期非小细胞肺癌联合治疗后EGFR、KRAS和ALK基因型的预后。JCO大纲。肿瘤防治杂志。2队。https://doi.org/10.1200/PO.17.00219(2018)。
AACR GENIE项目联盟。AACR GENIE项目:通过国际联盟为精准医疗提供动力。癌症。7, 818-831(2017)。
Baugh, E. H, Ke, H., Levine, A. J, Bonneau, R. A. & Chan C. S.为什么TP53基因在人类癌症中有热点突变?细胞死亡不同。25, 154-160(2018)。
Bouaoun, L。et al。人类癌症中的TP53变异:来自IARC TP53数据库和基因组学数据的新经验。嗡嗡声。Mutat。37, 865-876(2016)。
亚历山大罗夫,l.b。et al。人类癌症中与吸烟相关的突变特征。科学354, 618-622(2016)。
贾科梅利(a.o。et al。突变过程塑造了人类癌症中TP53突变的格局。Nat,麝猫。50, 1381-1387(2018)。
孔丽丽et al。通过诱导p53乙酰化,靶向密码子158 p53突变癌症。Commun Nat。11, 2086(2020)。
Kehl, K. L., Schrag, D., Hassett, M. J. & Uno, H.癌症患者队列基因组检测中的时间选择偏倚评估。JAMA Netw。开放3., e206976(2020)。
Backenroth D。et al。在临床基因组数据库中对总生存率分析的延迟录入进行了解释。癌症的论文。Biomark。上一页。31, 1195-1201(2022)。
妈,X。et al。TP53突变作为顺铂辅助化疗在完全切除非小细胞肺癌中的预测标志物的意义。摩尔。杂志。8, 555-564(2014)。
曹,M.-S。et al。p53和RAS在非小细胞肺癌辅助化疗中的预后和预测重要性JCO25, 5240-5247(2007)。
韦克利,H. A。et al。IMpower010:一项关于atezolizumab与最佳支持性护理在切除的b - iiia期非小细胞肺癌(NSCLC)辅助化疗后的III期全球研究的主要结果。JCO39, 8500-8500(2021)。
GENIE的现实应用和定义癌症结果的分类学。(2018)。
t.m.瑟诺。R.(2021)。
Vickerstaff, V., Omar, R. Z. & Ambler, G.在具有多个主要结果的随机对照试验的分析和样本量计算中调整多重比较的方法。BMC医学方法。19, 129(2019)。
欧洲药品管理局。临床试验中多样性问题指南。(2016)。
布朗,年代。et al。在临床基因组研究中,由于延迟研究进入而导致的选择偏倚的影响。JAMA杂志。8, 287-291(2022)。
确认
我们感谢米高实验室成员的讨论和意见。作者要感谢美国癌症研究协会及其对AACR项目GENIE注册发展的资金和物质支持,以及AACR项目GENIE联盟成员对数据共享的承诺(补充信息中给出了联盟成员的完整名单)。解释是研究作者的责任。
资金
美国国家癌症研究所
作者信息
作者和隶属关系
财团
贡献
D.V.E, k.k.和F.M.设计了这项研究。D.V.E.和K.K.进行了所有的分析,并撰写了论文的初稿。临床数据的收集和整理由d.s., e.l., j.l.w, G.R, M.L.-N领导的AACR GENIE项目联盟完成。,而且P.L.B. F.M. supervised the study, with assistance from K.L.K. and biostatistics guidance from P.C. All authors reviewed and edited the final manuscript.
相应的作者
道德声明
相互竞争的利益
K.L.K.作为Aetion的顾问/顾问,从美国癌症研究协会获得与这项工作相关的资金,并从罗氏和IBM获得酬金。j.l.w.报告说,在提交的工作之外,接受了美国癌症研究协会与这项工作相关的资助,并接受了国家卫生研究院的资助,Westat、Roche、Melax Tech、Flatiron Health的咨询费,以及HemOnc.org LLC的所有权。D.V.E.是Fractal Therapeutics的股东之一。F.M.是Harbinger Health和Zephyr AI的联合创始人和股权,并担任Harbinger Health、Zephyr AI和Red Cell Partners的顾问。F.M.声明,这些关系都与本文的内容没有直接或间接的关系。所有其他作者都没有任何冲突。
额外的信息
出版商的注意
施普林格自然对出版的地图和机构附属的管辖权要求保持中立。
权利与权限
开放获取本文遵循创作共用署名4.0国际许可协议(Creative Commons Attribution 4.0 International License),该协议允许在任何媒体或格式中使用、分享、改编、分发和复制,只要您给予原作者和来源适当的署名,提供创作共用许可协议的链接,并说明是否有更改。本文中的图片或其他第三方材料包含在文章的创作共用许可中,除非在材料的信用额度中另有说明。如果材料不包含在文章的创作共用许可中,并且您的预期用途不被法律法规允许或超出了允许的用途,您将需要直接从版权所有者那里获得许可。欲查看此许可证的副本,请访问http://creativecommons.org/licenses/by/4.0/.
关于本文
引用本文
范埃格伦,D.,科利,K.,华纳,J.L.et al。早期肺癌的基因组分析揭示了TP53远处转移的突变。Sci代表12, 19055(2022)。https://doi.org/10.1038/s41598-022-21448-1
收到了:
接受:
发表:
DOI:https://doi.org/10.1038/s41598-022-21448-1